Bác sĩ Thân Trọng Thạch – Bác sĩ Dương Thị Ngọc Châu
Thalassemia là một bệnh lí di truyền về máu thường gặp, có thể gây ảnh hưởng không những cho sức khoẻ của thai kì hiện tại, mà còn ảnh hưởng đến tương lai của những thiên thần nhỏ sau này. Do đó, vấn đề tầm soát bệnh lí này là một trong những xét nghiệm không thể thiếu cho thai phụ cũng như những cặp vợ chồng đang chuẩn bị có con. Vậy tầm soát bệnh lí này như thế nào và có cách nào để dự phòng hay không?
THALASSEMIA LÀ GÌ?
Đây là một bệnh lý thiếu máu tán huyết bẩm sinh do di truyền đơn gen thể lặn trên nhiễm sắc thể thường, đặc trưng bởi sự khiếm khuyết trong tổng hợp huyết sắc tố (Hb).
CÁC THỂ BỆNH THALASSEMIA
Huyết sắc tố của người bình thường gồm 4 chuỗi globin: 2 chuỗi α-globin và 2 chuỗi β-globin. Khiếm khuyết ở 1 trong 2 loại chuỗi globin này sẽ dẫn đến sự hình thành bệnh lí thalassemia.
-
α-thalassemia
α-thalassemia là thể bệnh thalassemia mà khiếm khuyết tổng hợp Hb nằm ở chuỗi α-globin. Đột biến này sẽ nằm ở đoạn gen HBA1 và HBA2 trên nhiễm sắc thể 16. Người bình thường sẽ có 4 gen α (αα/αα). Trong α-thalassemia, độ nặng của bệnh sẽ tương ứng với số gen α bị mất đi, bao gồm:
- Người lành mang bệnh (mất 1 gene α): -α/αα hoặc αα/-α
- Thiếu máu hồng cầu nhỏ nhược sắc mức độ nhẹ (mất 2 gen α): -α/-α hoặc –/αα
- Thiếu máu trung bình hoặc nặng, cần truyền máu trong quá trình trưởng thành (mất 3 gen α: HbH, β4): –/-α
- Thể nặng (mất cả 4 gen α: Hb Bart, g4): phù thai, thai lưu
-
β-thalassemia
Tương tự như α-thalassemia, β-thalassemia là thể bệnh thalassemia có khiếm khuyết tổng hợp Hb nằm ở chuỗi β-globin, được quy định ở nhiễm sắc thể 11. Tuy nhiên, người ta nhận thấy lại có hơn 150 đột biến điểm của chuỗi β-globin được tìm thấy. Do đó, những kiểu gen trong đột biến của thể bệnh này phức tạp hơn nhiều. Về độ nặng, bệnh cũng được chia thành thiếu máu nhẹ, trung bình và nặng.
CƠ CHẾ HÌNH THÀNH BỆNH LÍ THALASSEMIA
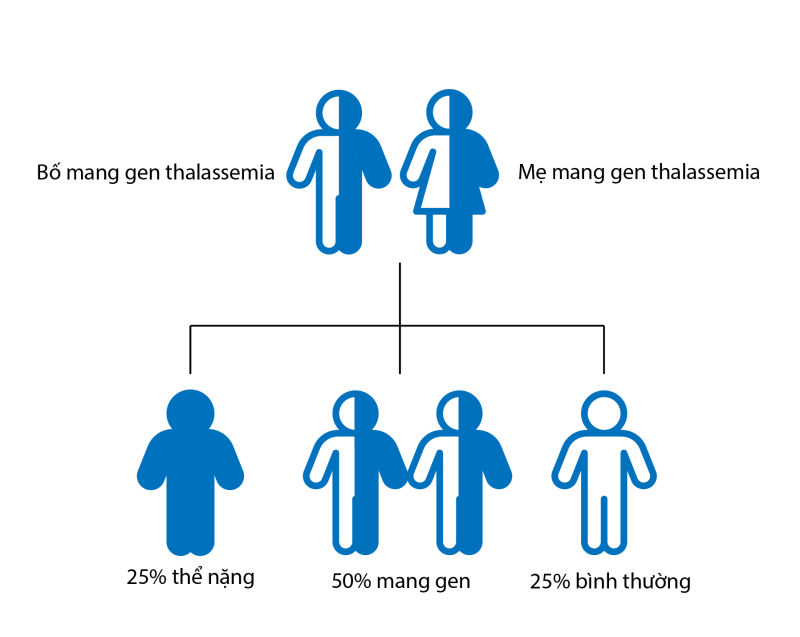
Do đây là bệnh lí di truyền lặn đơn gen trên nhiễm sắc thể thường, nên nhìn chung nếu ba mẹ đều là người mang gen bệnh, có hồng cầu nhỏ nhược sắc thì xác suất con bị bệnh thể nặng là 25%, mang gen bệnh là 50% và có 25% con không mang gen bệnh (Hình 1).
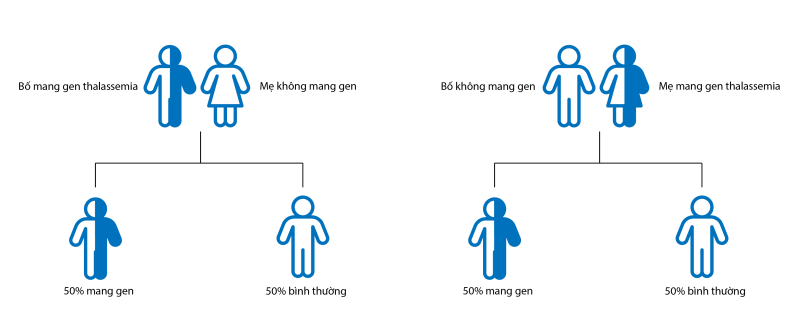
Nếu chỉ có 1 trong 2 người (bố hoặc mẹ) mang gen bệnh thì 50% con mang gen bệnh và 50% con bình thường và không có tình trạng bệnh thể nặng xuất hiện trong gia đình này (Hình 2).
TẦN SUẤT MẮC THALASSEMIA TRONG DÂN SỐ
Ước tính trên thế giới có khoảng 1,5% dân số mang gen β-thalassemia và 0,5% mang gen α-thalassemia và Việt Nam nằm trong vùng lưu hành cao của bệnh.
Tại Việt Nam, ước tính có khoảng 13,8% dân số mang gen bệnh thalassemia. Khi tầm soát bệnh lí này trên thai phụ, tỷ lệ này cũng tương đương khoảng 13,13%, trong đó có 7,82% người mang gen α-thalassemia, 5,31% thai phụ mang gen β-thalassemia và 0,63% người mang gen α,β-thalassemia.
NHỮNG ẢNH HƯỞNG CỦA THALASSEMIA LÊN THAI KÌ
Đối với những thai kì có mẹ mắc thalassemia, tuỳ theo mức độ nặng của bệnh mà có thể có những ảnh hưởng do thiếu máu như:
- Tăng huyết áp
- Tiền sản giật
- Thai chậm tăng trưởng, thai nhẹ cân
- Băng huyết sau sinh
- Nhiễm trùng
TƯƠNG LAI CỦA NHỮNG THAI NHI MẮC THALASSEMIA
Với những thai nhi được chẩn đoán mắc thalassemia, độ nặng của bệnh sẽ tùy thuộc vào số gen lặn gây bệnh trong mỗi cá thể.
-
Mức độ rất nặng và nặng
– Phù thai, thai lưu, tử vong trước khi sinh: thể Hb Bart
– Thiếu máu nặng từ ngay sau khi ra đời, cần truyền máu và thải sắt liên tục sau này
– Biến dạng xương: hộp sọ to, bướu trán, bướu đỉnh, hai gò má cao, mũi tẹt, răng cửa hàm trên vẩu, loãng xương làm trẻ rất dễ bị gãy xương.
– Bệnh tim do ứ sắt
– Chậm phát triển tâm thần, vận động
– Da sạm xỉn, củng mạc mắt vàng
– Dậy thì muộn: nữ đến 15 tuổi chưa có kinh nguyệt
– Biến chứng suy tim, rối loạn nhịp tim, đái tháo đường, xơ gan…
-
Mức độ trung bình
– Thiếu máu xuất hiện muộn hơn so với mức độ nặng, khoảng 4 – 6 tuổi trẻ mới cần phải truyền máu.
– Nếu không điều trị đầy đủ và kịp thời, người bệnh cũng sẽ bị các biến chứng như lách to, gan to, sỏi mật, sạm da.
– Đến độ tuổi trung niên sẽ có biểu hiện đái tháo đường, suy tim, xơ gan.
– Nếu được truyền máu và thải sắt đầy đủ thì có thể phát triển bình thường và không bị các biến chứng.
-
Mức độ nhẹ (hay còn gọi là mang gen)
Người mang gen bệnh thường không có biểu hiện gì đặc biệt về mặt lâm sàng. Chỉ vào những thời kỳ khi cơ thể có nhu cầu tăng về máu như phụ nữ khi mang thai, kinh nguyệt nhiều…, lúc đó mới thấy biểu hiện mệt mỏi, da xanh, nếu làm xét nghiệm sẽ thấy lượng huyết sắc tố giảm.
THALASSEMIA ĐƯỢC CHỮA TRỊ NHƯ THẾ NÀO?
Cho đến nay, hướng điều trị chủ yếu của bệnh lí Thalassemia vẫn là truyền máu và thải sắt. Ngoài ra, ghép tế bào gốc tạo máu (ghép tuỷ) cũng có thể được áp dụng cho những bệnh nhân mức độ nặng, có thể được thực hiện ở một số bệnh viện lớn như Bệnh viện Truyền máu – Huyết học TP HCM, Viện Huyết học – Truyền máu TW, Viện Nhi TW. Hạn chế của phương pháp này là khó tìm được người cho tế bào gốc phù hợp và chi phí cao (Nguồn).
Những điều này khiến cho bệnh lí Thalassemia trở thành gánh nặng cho gia đình và xã hội. Vì vậy, việc sàng lọc người lành mang gen bệnh và chẩn đoán tiền sản là biện pháp kiểm soát bệnh và giảm tỉ lệ bệnh hiệu quả nhất.
TẦM SOÁT THALASSEMIA TRONG THAI KÌ
Do những gánh nặng bệnh tật mà bệnh lí Thalassemia mang lại, cho nên vấn đề tầm soát bệnh lí này đóng một vai trò quan trọng. Chiến lược tầm soát thalassemia cho thai phụ bao gồm:
- Thai phụ khám thai lần đầu sẽ được thực hiện công thức máu. Nếu phát hiện có hồng cầu nhỏ nhược sắc (MCV < 80 fL và MCH < 28 pg) cần:
- Định lượng Ferritin của người vợ và công thức máu của chồng.
Nếu Ferritin thấp < 10 ng/ml → thiếu máu thiếu sắt và tiến hành điều trị và quản lí thai kì bình thường. Nếu Ferritin bình thường hoặc > 200 ng/ml → nghi ngờ bệnh lí Thalassemia. Cần xem xét huyết đồ của chồng:
Nếu người chồng không có hồng cầu nhỏ nhược sắc → khám thai bình thường. Nếu chồng cũng có hồng cầu nhỏ nhược sắc theo tiêu chuẩn như trên, cần:
- Điện di Hb 2 vợ chồng để phân loại Thalassemia
- Nếu kết quả điện di thalassemia của 2 vợ chồng là khác thể bệnh (một người mắc α-thalassemia và một người mắc β-thalassemia) thì có thể theo dõi như thai kì bình thường. Nếu được xác định là cùng thể bệnh, cần xác định kiểu đột biến gien Thalassemia ở hai vợ chồng bằng khảo sát di truyền nhằm xác định nguy cơ Thalassemia thể nặng trên thai. Qua tính toán nguy cơ trên xét nghiệm gen, nếu nghi ngờ thai có khả năng mắc thể nặng, cần:
- Khảo sát di truyền trên thai (sinh thiết gai nhau, chọc ối, lấy máu cuống rốn) nếu thai có nguy cơ bị Thalassemia thể nặng.
Thông thường đối với những thai mắc Thalassemia thể rất nặng như Hb Bart thường không sống sót đến khi chào đời, hoặc đối với những thể nặng và trung bình, trẻ sinh ra sẽ có nguy cơ phải truyền máu và thải sắt suốt đời. Vì vậy, việc phát hiện sớm những thai kì này nhằm mục đích có quyết định sớm với thai kì hiện tại, đồng thời có hướng giải quyết đối với thai kì tiếp theo.
NHỮNG CẶP VỢ CHỒNG CHUẨN BỊ CÓ CON SẼ ĐƯỢC TẦM SOÁT VÀ DỰ PHÒNG THALASSEMIA NHƯ THẾ NÀO?
Những cặp vợ chồng chuẩn bị chào đón thiên thần nhỏ của mình nên được tầm soát bệnh lí Thalassemia trước khi chuẩn bị mang thai chỉ bằng một xét nghiệm đơn giản là công thức máu. Nếu tầm soát dương tính, hai vợ chồng sẽ được tiến hành xét nghiệm điện di thành phần của máu cũng như xét nghiệm gen để xác định nguy cơ mắc bệnh thể nặng và trung bình của những đứa con trong tương lai của mình.
Để tránh mang thai và sinh ra những đứa bé mắc thalassemia nặng thì thụ tinh trong ống nghiệm dường như là một lựa chọn ưu thế. Phôi thu được từ thụ tinh trong ống nghiệm sẽ được nuôi đến giai đoạn phôi nang. Sau đó sẽ thực hiện sinh thiết phôi nang, khảo sát Thalassemia theo phương pháp chẩn đoán di truyền tiền làm tổ (PGT-M), rồi mới được chuyển phôi vào lòng tử cung và tất nhiên chỉ chuyển những phôi không mang gen bệnh.

TÓM LẠI
Thalassemia là một bệnh lí di truyền về máu thường gặp trong dân số nói chung và ở phụ nữ mang thai nói riêng. Tầm soát sớm bệnh lí này để có hướng chẩn đoán và quản lí phù hợp là một phần không thể thiếu của quy trình khám thai. Vì vậy, các thai phụ cần khám thai đúng hẹn để có thể được tầm soát nguy cơ một cách toàn diện nhé!
