Vô sinh được định nghĩa là không có thai sau 12 tháng giao hợp không ngừa thai. Theo Tổ chức Y tế Thế giới (World Health Organization – WHO) và nhiều Hiệp hội, bao gồm Hiệp hội Sinh sản và Phôi học Châu Âu (European Society of Human Reproduction and Embryology – ESHRE) và Hiệp Hội Y học Sinh sản Hoa Kỳ (American Society for Reproductive Medicine – ASRM), vô sinh là một bệnh lí của hệ sinh sản. Vô sinh ảnh hưởng đến 1 trên 7 cặp đôi. Nhìn chung, sau một năm quan hệ không ngừa thai, 80% phụ nữ sẽ có thai. Trong số những người còn lại, một nửa trong số họ sẽ có thai trong năm thứ hai. Theo Viện Sức khoẻ và Chăm sóc Quốc gia (National Institute for Health and Care Excellence – NICE) và ASRM khuyến cáo nên bắt đầu kiểm tra khả năng sinh sản ở những người có khả năng bị suy giảm chức năng sinh sản như được gợi ý bởi tiền căn, triệu chứng của họ, bất kể độ tuổi. Trong trường hợp không có nguyên nhân rõ ràng của vô sinh, việc đánh giá nên được đặt ra sau 12 tháng quan hệ tình dục không được bảo vệ ở phụ nữ dưới 35 tuổi và sau 6 tháng ở những phụ nữ trên 35 tuổi. Đối với phụ nữ trên 40 tuổi, việc đánh giá và điều trị sớm hơn có thể là cần thiết1-3. Như vậy, thăm khám một cặp vợ chồng mong con cần khảo sát những gì?

Hình 1 Nên thực hiện khảo sát nguyên nhân ở những cặp đôi đủ tiêu chuẩn chẩn đoán vô sinh (Nguồn)
1. ĐÁNH GIÁ BAN ĐẦU MỘT CẶP ĐÔI VÔ SINH
Mục đích chính của việc đánh giá khả năng sinh sản là tìm ra nguyên nhân gây ra vô sinh, đặc biệt là những nguyên nhân có thể điều trị. Nhìn chung, các nguyên nhân gây vô sinh thường gặp bao gồm rối loạn phóng noãn (25%), tổn thương ống dẫn trứng (20%), vô sinh do người nam (30%), và các bất thường của tử cung hoặc trong ổ bụng (10%). Trong đó, các nguyên nhân gây vô sinh ở nam giới bao gồm vô tinh do tắc nghẽn, suy tinh hoàn, giãn tĩnh mạch thừng tinh, bất thường di truyền hoặc bất thường xuất tinh. Hiện nay, có khoảng một phần tư các trường hợp vô sinh vẫn chưa được giải thích. Khi thực hiện thăm khám, cả người nam và nữ đều cần được đánh giá vì trong khoảng 40% trường hợp, bất thường được tìm thấy ở cả nam và nữ4.
Đầu tiên, tiền căn là một phần quan trọng của khảo sát về vô sinh bao gồm việc quan hệ tình dục, chẳng hạn như tần suất và thời gian quan hệ tình dục và bác sĩ sẽ đặt ra các câu hỏi liên quan đến khả năng rối loạn chức năng tình dục; hoặc thông tin gợi ý các bệnh lí di truyền, thiếu máu di truyền. Việc đánh giá ban đầu này cũng nhằm để tư vấn cho người bệnh về việc chăm sóc trước khi mang thai và thay đổi lối sống.

Hình 2 Cần có lối sống lành mạnh để đảm bảo sức khoẻ sinh sản ở cả nam và nữ (Nguồn)
Chăm sóc trước khi mang thai bao gồm đánh giá tình trạng miễn dịch Rubella của người phụ nữ, nên tiêm ngừa Rubella nếu người vợ chưa có miễn dịch. Bên cạnh đó, axit folic và vitamin B12 được khuyến cáo nên bổ sung trước, trong và sau khi mang thai, và liều lượng nên được điều chỉnh theo nguy cơ mang thai bị dị tật ống thần kinh của từng bệnh nhân. Bên cạnh đó, người phụ nữ nên thực hiện xét nghiệm ung thư cổ tử cung để tầm soát sớm ung thư cổ tử cung nếu có. Hơn nữa, việc thay đổi lối sống còn bao gồm giảm hoặc ngưng hút thuốc lá và sử dụng chất kích thích. Người ta nhận thấy rằng, phụ nữ béo phì (BMI ≥30) có liên quan đến việc giảm khả năng sinh sản và nguy cơ cho mẹ và thai nhi. Do đó, việc giảm cân được khuyến cáo trước khi mang thai.
Bên cạnh đó, các cặp đôi sẽ được thực hiện xét nghiệm các bệnh truyền nhiễm có thể lây truyền cho thai bao gồm (HIV), viêm gan B, và viêm gan C.
2. KHẢO SÁT VÔ SINH Ở NGƯỜI PHỤ NỮ
a. Tiền căn
Khảo sát tiền sử ở người phụ nữ bao gồm tiền sử kinh nguyệt, tiền sử và kết quả những lần mang thai trước đó, tiền sử các bệnh lây truyền qua đường tình dục, phương pháp thụ thai trước đây, và các phương pháp điều trị bệnh lí phụ khoa trước, đặc biệt tiền sử phẫu thuật vùng chậu. Các dấu hiệu của bệnh lí lạc nội mạc tử cung giúp gợi ý rất nhiều đến nguyên nhân vô sinh, chẳng hạn như thống kinh, đau khi giao hợp, và đau vùng chậu theo chu kỳ hoặc mãn tính.
Tiền căn các bệnh lý nội ngoại khoa cũng cần được khai thác khi thăm khám người phụ nữ, bao gồm cân nặng và các bệnh nội tiết có thể ảnh hưởng đến chức năng của hệ sinh dục như bệnh lý tuyến giáp, tình trạng vú tiết sữa gợi ý u tuyến yên, hoặc những dấu hiệu nam hoá. Bên cạnh đó, bác sĩ sẽ khai thác tiền sử gia đình bao gồm các bất thường bẩm sinh, chậm phát triển, mãn kinh sớm, hoặc các vấn đề sinh sản khác
 .
.
Hình 3 Triệu chứng thống kinh, đau khi giao hợp, vô sinh gợi ý đến lạc nội mạc tử cung (Nguồn)
b. Thăm khám
Việc thăm khám sẽ bắt đầu từ kiểm tra tổng trạng bao gồm cân nặng và chiều cao, kiểm tra sự bất thường của tuyến giáp, tuyến vú, rậm lông, và các dấu hiệu khác của tăng androgen máu. Tiếp theo là thăm khám vùng chậu để phát hiện các bất thường của âm đạo hoặc cổ tử cung, kích thước tử cung, vị trí và tính di động; và các khối ở túi cùng hoặc phần phụ. Vịệc siêu âm khảo vùng chậu là cần thiết và siêu âm nên thực hiện qua ngã âm đạo hoặc trực tràng để có thể quan sát tốt các cấu trúc trong vùng châụ. Bên cạnh đó, người phụ nữ sẽ được thực hiện các xét ngiệm cơ bản để đánh giá khả năng phóng noãn, dự trữ buồng trứng, bất thường ở tử cung, bất thường ở ống dẫn trứng.
– Đánh giá chức năng phóng noãn
Những phụ nữ có chu kỳ kinh nguyệt đều, trong khoảng thời gian 21–35 ngày gợi ý họ có phóng noãn bình thường. Tuy nhiên, có một số mức độ thay đổi là bình thường, tùy thuộc nhiều yếu tố, đặc biệt vào độ tuổi của người phụ nữ. Các chu kỳ kinh bất thường, chu kì kinh kéo dài, hoặc ngắn đi, lượng kinh nhiều hơn hoặc ít hơn đều có thể gợi ý có rối loạn chức năng phóng noãn. Hiện tại, có nhiều phương pháp đánh giá chức năng phóng noãn, tuy nhiên, không phải phương pháp nào cũng đem lại sự chính xác cao.
- Đánh giá phóng noãn bằng biến động nhiệt độ nền cơ thể (Basal body temperature – BBT). Mặc dù nhiệt độ nền cơ thể hai giai đoạn của chu kỳ kinh nguyệt (pha nang noãn và pha hoàng thể) giúp cung cấp bằng chứng giả định về việc phóng noãn, tuy nhiên nhiệt độ nền cơ thể không thay đổi giữa hai pha hoặc không dự báo trước được cũng khá phổ biến ở những phụ nữ có rụng trứng bình thường. Hơn nữa, nhiệt độ nền cơ thể không thể dự đoán chính xác thời điểm rụng trứng. Vì vâỵ, khảo sát này không được khuyến cáo.
- Thử que LH: thử que LH có thể hữu ích cho các cặp vợ chồng không có quan hệ tình dục thường xuyên. Que LH có thể chỉ ra giai đoạn thích hợp để quan hệ, nhưng việc sử dụng lặp đi lặp lại các que thử này gây tốn kém và căng thẳng cho người sử dụng; trong khi đó, do độ tin cậy và cách sử dụng có thể khác nhau giữa các sản phẩm khác nhau, và tỉ lệ dương tính giả cao, nên que thử LH không được khuyến cáo sử dụng để đánh giá khả năng phóng noãn.
- Xét nghiệm progesterone huyết thanh trong pha hoàng thể cũng là một phương pháp dễ dàng và là xét nghiệm được sử dụng phổ biến nhất để xác nhận có sự rụng trứng. Xét nghiệm nên được thực hiện vào ngày 21 của chu kỳ 28 ngày hoặc 7 ngày trước khi bắt đầu kinh nguyệt. Tuy nhiên, nồng độ progesterone trong máu dao động rất nhiều, ngay cả ở phụ nữ rụng trứng, và có thể làm giảm tính tin cậy. Giá trị lớn hơn 3.0 ng/mL là giả định rằng rụng trứng đã xảy ra.
- Siêu âm qua âm đạo cũng là một công cụ để đánh giá có sự rụng trứng; tuy nhiên, việc siêu âm nhiều lần trong một chu kì mất thời gian và khá tốn kém. Sự xuất hiện của nang hoàng thể, dịch vùng chậu, và những thay đổi nội mạc tử cung có thể cho thấy những dấu hiệu gián tiếp của rụng trứng. Tuy nhiên, những dấu hiệu này thiếu độ chính xác và không thể phân biệt giữa phụ nữ có khả năng sinh sản bình thường và vô sinh.
– Các xét nghiệm nội tiết khác
Nguyên nhân phổ biến nhất của rối loạn phóng noãn là hội chứng buồng trứng đa nang (PCOS). Tuy nhiên, các nguyên nhân khác như béo phì, tăng cân hoặc giảm cân, tập thể dục cường độ cao, rối loạn chức năng tuyến giáp, hoặc tăng prolactin máu nên được khảo và điều trị. WHO phân biệt ba lọại rối loạn phóng noãn: rối loạn phóng noãn do giảm hormone từ tuyến yên (WHO type 1), Hội chứng buồng trứng đa nang (WHO type 2), hoặc rối loạn phóng noãn do nguyên nhân suy buồng trứng (WHO type 3). Do mỗi loại rối loạn phóng noãn sẽ có cách tiếp cận và quản lý khác nhau, vì vậy nên đánh giá nồng độ huyết thanh của FSH, hormone luteinizing (LH), estradiol, TSH, và prolactin của người vợ nếu nghi ngờ có tình trạng rối loạn phóng noãn.
Phụ nữ có dấu hiệu và triệu chứng của cường anhdrogen có thể cần đánh giá thêm (testosterone huyết thanh, δ4-androstenedione, dehydroepiandrosterone-sulphate (DHEA-S) và 17-hydroxy-progesterone) để loại trừ các bất thường như loạn sản tuyến thượng thận bẩm sinh khởi phát muộn, hội chứng Cushing, hoặc các khối u sản xuất androgen.
– Đánh giá dự trữ buồng trứng
Kiểm tra dự trữ buồng trứng là một trong những phần quan trọng không thể thiếu trong quá trình đánh giá và điều trị vô sinh. Mục tiêu chính là giúp dự đoán đáp ứng của buồng trứng đối với kích thích buồng trứng có kiểm soát. Ngoài ra, dữ trữ buồng trứng giúp bác sĩ lựa chọn phác đồ kích thích buồng trứng tối ưu và tránh các biến chứng do thuốc, điển hình là hội chứng quá kích buồng trứng (OHSS).
Xét nghiệm dự trữ buồng trứng cung cấp cho bác sĩ một cái nhìn về “định lượng” chứ không phải đánh giá chất lượng của buồng trứng. Giá trị của các xét nghiệm đánh giá dự trữ buồng trứng hạn chế trong tình huống nguời phụ nữ đang mang thai, cả trong trường hợp mang thai tự nhiên và thai nhờ hỗ trợ sinh sản. Bên cạnh đó, tuổi tác vẫn là một phương tiện dự báo tốt nhất cho việc thụ tinh trong ống nghiệm (IVF) thành công. Vì vậy, việc lựa chọn phác đồ kích thích buồng trứng không chỉ dựa trên dự trữ buồng trứng mà còn dựa trên độ tuổi.
Các xét nghiệm chính cho dự trữ buồng trứng bao gồm nồng độ FSH ngày 3, estradiol (E2), AMH, và đếm số nang có hốc (AFC). Các xét nghiệm chỉ số buồng trứng khác như huyết thanh inhibin B hay đo thể tích buồng trứng, đo tốc độ máu chảy tại buồng trứng.
– Đánh giá bất thường ở tử cung và ống dẫn trứng
Các bất thường của tử cung, bao gồm polyps nội mạc tử cung, u xơ tử cung dưới niêm, dính buồng tử cung, tử cung có vách ngăn có thể giảm khả năng sinh sản và tỷ lệ mang thai nếu người phụ nữ thực hiện hỗ trợ sinh sản. Bên cạnh đó, các bất thường bẩm sinh của tử cung là những bệnh lý cấu trúc của có thể ảnh hưởng đến khả năng sinh sản và kết cục của thai kỳ.
Việc quản lý bất thường tử cung phụ thuộc vào loại và mức độ nghiêm trọng của bất thường, cùng với tiền căn sinh sản. Các công cụ chẩn đoán phổ biến để đánh giá bất thường ở tử cung bao gồm:
- Công cụ đầu tay là siêu âm vì rẻ tiền, dễ thực hiện và ít mang lại sự khó chịu cho bệnh nhân. Độ nhạy của siêu âm trong việc phát hiện tổn thương ở tử cung dao động từ 56% đến 89%.
- Siêu âm 3 chiều: siêu âm 3 chiều giúp khảo sát tốt các bất thường ở buồng tử cung, dị tật bẩm sinh ở tử cung. Siêu âm 3 chiều có hiệu quả tương đương chụp cộng hưởng từ (MRI) trong việc chẩn đoán các bất thường bẩm sinh ở tử cung, và trong một số nghiên cứu đã cho thấy có độ nhạy 100% trong phát hiện bất thường bẩm sinh ở tử cung. So với MRI, siêu âm 3 chiều an toàn hơn, rẻ hơn và dễ chịu hơn cho bệnh nhân.
- Chụp cản quang ống dẫn trứng (Hysterosalpingography – HSG): mục tiêu chính của chụp HSG là đánh giá sự lưu thông của ống dẫn trứng, và ở một mức độ nào đó, HSG có thể giúp đánh giá buồng tử cung. Tuy nhiên, các bất thường trong buồng tử cung được phát hiện trên HSG cũng có thể là do bong bóng khí, chất nhầy, hoặc các mảnh vụn của nội mạc bong tróc. HSG có độ nhạy và độ đặc hiệu khá thấp trong việc đánh giá bất thường buồng tử cung.
- Siêu âm bơm nước buồng tử cung (Hysterosonography (sonohysterography)): là sự kết hợp siêu âm và nước muối sinh lý hoặc chất cản âm để khảo sát buồng tử cung. Khi mở rộng khảo sát này để tiếp tục đánh giá sự thông thương của ống trứng sau khi kiểm tra buồng tử cung được gọi là siêu âm tử cung vòi trứng có chất tương phản (sonography hysterosalpingo-contrast (HyCoSy)). Buồng tử cung là một khoang ảo, vì vậy siêu âm bơm nước thực hiện bơm nước vào buồng tử cung, mở rộng khoang ảo này, giúp quan sát rõ đường bờ nội mạc tử cung, cải thiện sự chính xác trong khảo sát bất thường buồng tử cung như polyp nội mạc tử cung, nhân xơ tử cung dưới niêm, dính buồng tử cung,..so với siêu âm đơn thuần hay HSG.
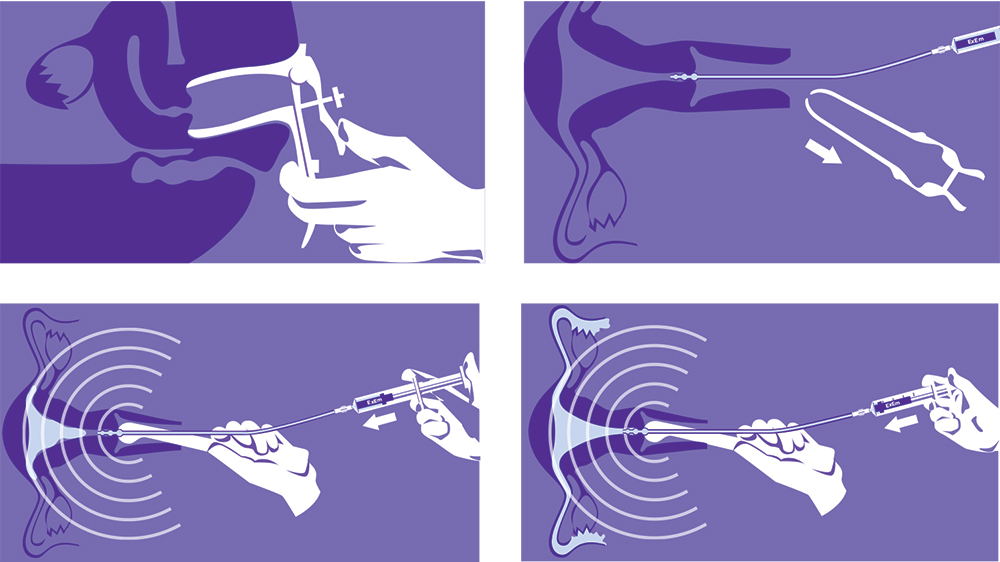
Hình 4 HyFoSy là phương pháp khảo sát ống dẫn trứng mang lại độ chính xác cao và ít gây đau cho người bệnh (Nguồn)
- Nội soi buồng tử cung vẫn là khảo sát chính xác nhất và được xem là tiêu chuẩn vàng đối với các bất thường trong buồng tử cung. Tuy nhiên, vì nội soi buồng tử cung là một phương pháp xâm lấn, thường được thực hiện để chẩn đoán và điều trị những bệnh nhân nghi ngờ có tổn thương buồng tử cung đã được chẩn đoán trước đó. Nội soi buồng tử cung có thể thực hiện tại phòng khám, sử dụng một đầu camera nhỏ có kích thước khoảng 3 mm, đưa vào buồng tử cung quan sát và có thể dùng dụng cụ để cắt polyp nội mạc tử cung hoặc vách ngăn có kích thước nhỏ.
3. KHẢO SÁT VÔ SINH Ở NAM GIỚI
Có nhiều yếu tố ảnh hưởng đến chất lượng tinh trùng, bao gồm giãn tĩnh mạch thừng tinh, các yếu tố miễn dịch, các bất thường bẩm sinh, nguyên nhân do dùng thuốc điều trị bệnh hệ thống và nội tiết như đái tháo đường, béo phì, hội chứng chuyển hóa, hút thuốc lá, sử dụng rượu bia, chất kích thích. Vì vậy, khi khảo sát ban đầu nguyên nhân vô sinh ở nam giới, việc khai thác kĩ tiền căn, bệnh sử ở người chồng là vô cùng quan trọng.

Hình 5 Việc khảo sát vô sinh ở nam giới là vô cùng quan trọng (Nguồn)
Bên cạnh đó, tinh dịch đồ là một khảo sát cần thiết khi thăm khám vô sinh lần đầu. Theo hướng dẫn của Hiệp hội Niệu học Hoa Kỳ (AUA) và Hiệp hội Y học Sinh Sản Hoa Kỳ (ASRM), các cặp vợ chồng có bất thường về tinh dịch đồ vẫn có thể có thai tự nhiên ngoại trừ các trường hợp không có tinh trùng, một số dị dạng tinh trùng như tinh trùng đầu tròn toàn bộ, tinh trùng chết, tinh trùng bất động hoàn toàn. Các thông số bất thường riêng lẻ như mật độ, hình thái, độ di động không thể hiện được toàn bộ khả năng sinh sản của nam giới. Tuy nhiên cần tư vấn cho bệnh nhân khả năng hiếm muộn sẽ tăng khi các thông số bất thường tinh dịch đồ tăng. Đối với những trường hợp tinh trùng ít (<10 triệu tinh trùng/ml (Oligozoospermia)), người nam sẽ được đề nghị xét nghiệm LH và testosterone máu nhằm khảo sát nguyên nhân; khi Testosterone thấp (<300 ng/dL), xét nghiệm prolactin ở nhóm suy hạ đồi – tuyến yên hoặc những bệnh nhân giảm ham muốn tình dục6.
Đối với những bệnh nhân có số lượng tinh trùng giảm nặng hay còn gọi là vô tinh (<5 triệu/ mL, azoospermia). Vô tinh bao gồm vô tinh bế tắc và vô tinh không bế tắc. Người nam vô sinh bế tắc có kết quả xét nghiệm nội tiết bình thường và có tiên lượng điều trị vô sinh khá tốt, họ có thể thực hiện phẫu thuật trích tinh trùng từ mào tinh hoặc ống dẫn tinh (Percutaneous Epididymal Sperm Aspiration (PESA)/ Testicular Sperm Aspiration (TESA)) để thực hiện thụ tinh ống nghiệm. Ngược lại, vô tinh không bế tắc có tiên lượng kém hơn trong điều trị vô sinh, khi đó bệnh nhân cần được thực hiện xét nghiệm khảo sát nhiễm sắc thể đồ (karyotype) và khảo sát đột biến vi mất đoạn ở nhiễm sắc thể Y. Trong đó, nguyên nhân thường gặp là hội chứng Klinefelter (nam giới có bộ nhiễm sắc thể 47, XXY), và có thể tìm thấy tinh trùng qua vi phẫu thuật trích tinh trùng từ tinh hoàn ở 50 – 60% những bệnh nhân này hay còn gọi là phẫu thuật microTESE (Microsurgical Testicular Sperm Extraction). Bất thường di truyền thường gặp thứ 2 gây vô sinh nam là mất đoạn nhỏ nhiễm sắc thể Y. Có thể tìm thấy tinh trùng ở ít nhất 50% bệnh nhân đột biến mất đoạn AZFc thông qua kỹ thuật trích tinh trùng từ tinh hoàn, tuy nhiên đối với mất đoạn AZFa hoặc AZFb hoàn toàn thì không có tinh trùng, vì vậy trường hợp này không chỉ định can thiệp phẫu thuật6,7.
Tóm lại,
Đánh giá và quản lý một cặp vợ chồng vô sinh là một quá trình thực hiện từng bước, bao gồm đánh giá ban đầu, thực hiện thêm các xét nghiệm và khảo sát nếu cần thiết, và tuỳ theo sự thống nhất về quyết định can thiệp của từng cặp đôi mà bác sĩ sẽ thực hiện các khảo sát phù hợp. Việc đánh giá cần thực hiện trên cả nam và nữ vì nguyên nhân vô sinh có thể đến từ một trong hai hoặc cả hai bên.