BS Thân Trọng Thạch – Trần Thị Thùy Trinh
Thất bại làm tổ nhiều lần (Recurrent Implantation Failure – RIF) là một thách thức lớn trong điều trị hỗ trợ sinh sản hiện nay. Đây là một vấn đề phức tạp với nhiều nguyên nhân và cơ chế cũng như các hướng tiếp cận điều trị khác nhau. Nhiều chu kỳ chuyển phôi thất bại liên tiếp ảnh hưởng rất lớn đến các cặp vợ chồng về cả thể chất, kinh tế và tinh thần, thậm chí đẩy họ rơi vào trạng thái tuyệt vọng. Việc cá nhân hóa điều trị, kiểm soát các nguyên nhân và yếu tố nguy cơ, đồng thời đưa ra hướng giải quyết phù hợp nhất cho từng trường hợp cụ thể là điều tối quan trọng và mở ra nhiều hy vọng mới cho các cặp đôi.

Hình 1: Thất bại làm tổ nhiều lần ảnh hưởng lớn đến các cặp vợ chồng về cả thể chất, kinh tế và tinh thần (Nguồn)
- Thất bại làm tổ nhiều lần là gì?
Thất bại làm tổ nhiều lần (Recurrent Implantation Failure – RIF) là một thuật ngữ áp dụng cho những bệnh nhân đang điều trị hỗ trợ sinh sản. Hiện tại, có nhiều định nghĩa khác nhau liên quan đến thất bại làm tổ nhiều lần và hiện không có định nghĩa chính thức nào được thống nhất. Theo tác giả Orvieto, thất bại làm tổ nhiều lần được chẩn đoán sau ba chu kỳ chuyển phôi thụ tinh trong ống nghiệm thất bại với phôi được chuyển có chất lượng tốt. Bên cạnh đó, Zeyneloglu và cộng sự cho rằng đó là sau ba chu kỳ chuyển phôi thụ tinh trong ống nghiệm không thành công, đặc biệt là với hai phôi có chất lượng tốt. Tuy nhiên, cả phôi và nội mạc tử cung đều đóng vai trò quan trọng trong thất bại làm tổ nhiều lần. Điều quan trọng nữa là phải xem xét tuổi của người mẹ trong định nghĩa và liệu phôi được chuyển ở giai đoạn phân chia hay ở dạng phôi nang. Coughlan và cộng sự đề xuất một định nghĩa hoàn chỉnh hơn có tính đến tuổi mẹ, số lượng phôi được chuyển và số chu kỳ chuyển phôi: Thất bại làm tổ nhiều lần là sự thất bại của thai kỳ lâm sàng sau chuyển 4 phôi chất lượng tốt, với ít nhất ba chu kỳ IVF chuyển phôi tươi hoặc trữ đông, và ở phụ nữ dưới 40 tuổi.
- Nguyên nhân và yếu tố nguy cơ
- Yếu tố phôi:
Phôi thai được hình thành từ trứng và tinh trùng. Chất lượng phôi thai được đánh giá trong quá trình nuôi cấy tại phòng xét nghiệm. Sau đó, các chuyên viên phôi học sẽ quan sát tiến trình phát triển của phôi và đánh giá chất lượng khi phôi được 3 và 5 ngày tuổi. Chất lượng phôi được sử dụng để chuyển rất quan trọng cho sự thành công của quá trình làm tổ, liên quan đến cả phôi nang (ngày 5/6) và phôi giai đoạn phân chia (ngày 2) ở bệnh nhân mắc thất bại làm tổ nhiều lần. Các nghiên cứu cho thấy tỷ lệ làm tổ cao hơn ở nhóm chuyển phôi nang so với nhóm chuyển phôi giai đoạn phân chia.
Bất thường nhiễm sắc thể phôi: Tình trạng lệch bội nhiễm sắc thể ảnh hưởng lớn đến khả năng làm tổ và quá trình phát triển của thai, đặc biệt là trong tam cá nguyệt đầu tiên của thai kỳ. Tình trạng này có thể do bất thường trong quá trình giảm phân tạo giao tử hoặc ở quá trình nguyên phân sau khi đã hình thành hợp tử. Từ lâu, người ta đã biết rằng khi tuổi mẹ tăng lên thì tần suất lệch bội cũng tăng theo. Vì vậy, phụ nữ lớn tuổi với thất bại làm tổ nhiều lần có thể xem xét thực hiện chẩn đoán di truyền tiền làm tổ phát hiện thể lệch bội bằng PGT-A.
- Bất thường tử cung:
Các bất thường tử cung bao gồm polyp nội mạc tử cung, u xơ cơ tử cung và dính buồng tử cung có thể ảnh hưởng đến tỷ lệ làm tổ ở những bệnh nhân thực hiện IVF. Hầu hết bệnh nhân không có triệu chứng và đôi khi những tình trạng này có thể không được phát hiện khi siêu âm qua ngả âm đạo, mà cần phải thực hiện soi buồng tử cung để chẩn đoán. U xơ cơ tử cung có thể gây biến dạng, đẩy lệch nội mạc tử cung; dính buồng tử cung – tình trạng thường xuất hiện sau phẫu thuật, thủ thuật hoặc nhiễm trùng có thể ngăn cản phôi bám vào bề mặt lòng tử cung. Những dị dạng tử cung bẩm sinh như tử cung có vách ngăn và tử cung hai sừng cũng nên được xem xét. Tử cung có vách ngăn có thể góp phần gây ra thất bại làm tổ nhiều lần. Nghiên cứu cho thấy phụ nữ có vách ngăn không được điều trị có tỷ lệ thành công khi thực hiện IVF thấp hơn so với nhóm trải qua phẫu thuật nội soi cắt vách ngăn. Còn đối với những phụ nữ có tử cung hai sừng thường làm tổ bình thường, nhưng có nguy cơ sảy thai cao hơn ở ba tháng giữa thai kỳ.
Ứ dịch ống dẫn trứng, ứ dịch lòng tử cung cũng có thể có tác động tiêu cực đến chuyển phôi ở những phụ nữ thực hiện IVF, có thể ảnh hưởng đến khả năng tiếp nhận của nội mạc tử cung và cũng có thể đẩy phôi ra ngoài ngăn cản sự làm tổ.
Độ dày nội mạc tử cung: Nội mạc tử cung cũng có thể là nguyên nhân dẫn đến thất bại trong chuyển phôi. Độ dày của nội mạc tử cung đã được xác định là có ảnh hưởng đến tỷ lệ làm tổ. Mặc dù ngưỡng giá trị chính xác về độ dày tối ưu của nội mạc vẫn chưa được thống nhất tuy nhiên một vài nghiên cứu cho thấy 8mm là độ dày tối thiểu để có thể chuyển phôi và khi nội mạc có độ dày từ 9mm đến 16mm cho cơ hội mang thai thành công trong khoảng 53-77%. Tiền sử có tổn thương nội mạc tử cung trước đây, sử dụng thuốc tránh thai kéo dài và giảm lưu lượng máu tử cung đều là những nguyên nhân tiềm ẩn của nội mạc tử cung mỏng. Ngoài ra, còn có thể do phác đồ chuẩn bị nội mạc tử cung không thích hợp.
Viêm mạn nội mạc tử cung: Nghiên cứu của Kushnir và cộng sự cho thấy trong số những bệnh nhân hiếm muộn với tiền căn thất bại làm tổ nhiều lần có đến 45% bệnh nhân có tình trạng viêm nội mạc tử cung mãn tính do nhiễm khuẩn. Viêm mạn nội mạc tử cung có thể làm biến đổi quá trình điều hòa miễn dịch gây ảnh hưởng đến sự làm tổ của phôi, có thể gây biến đổi bất thường mô học của tế bào nội mạc tử cung và có thể dẫn đến sự thay đổi trong biểu hiện gen.
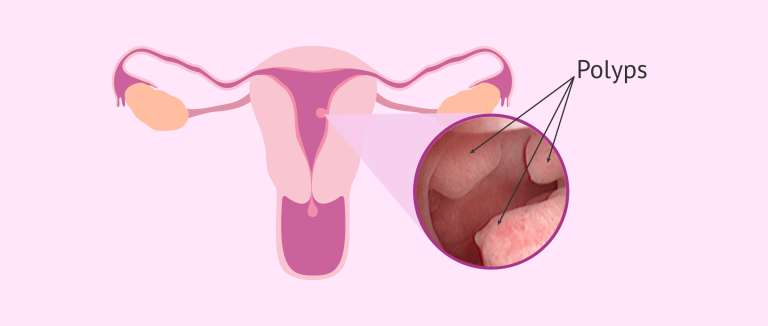
Hình 2: Polyp nội mạc tử cung làm giảm tỷ lệ thành công trong IVF (Nguồn)
- Bất thường tương tác hóa học-miễn dịch giữa phôi và nội mạc tử cung:
Các nhà nghiên cứu đã chỉ ra có khoảng 35% phụ nữ có “cửa sổ làm tổ” khác với những người còn lại. Khái niệm này có thể giải thích đơn giản như sau: để phôi thai bám và phát triển trong buồng tử cung thì phôi phải được chuyển vào tử cung ở giai đoạn nội mạc tử cung có khả năng tiếp nhận phôi. Giai đoạn này khác nhau ở từng bệnh nhân. Đây chính là một trong những nguyên nhân khiến chu kỳ IVF thất bại mặc dù phôi đạt tiêu chuẩn và tử cung hoàn toàn bình thường. Hiện nay, việc ứng dụng xét nghiệm ERA xác định thời điểm “cửa sổ làm tổ”, đánh giá chính xác khả năng tiếp nhận phôi của nội mạc tử cung đã làm tăng khả năng mang thai.
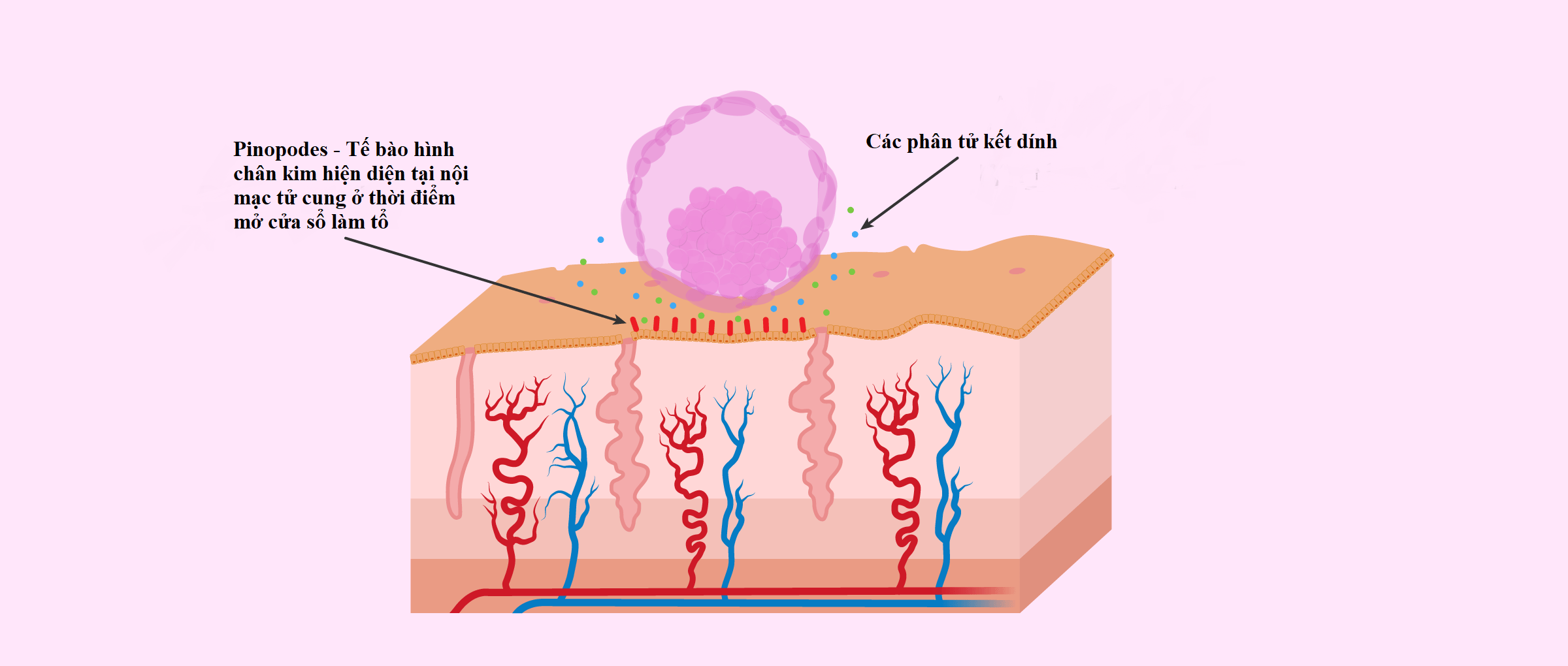
Hình 3: Sự lệch pha giữa thời điểm mở cửa sổ làm tổ và thời điểm phôi thoát màng dẫn đến hệ quả phôi không được tiếp nhận (Nguồn)
- Các yếu tố nguy cơ khác:
Tuổi mẹ: Tuổi mẹ tăng làm tăng nguy cơ lệch bội ở phôi và đây là nguyên nhân chính gây sảy thai, cả trong thai kỳ tự nhiên và thai kỳ với điều trị hỗ trợ sinh sản. Vì vậy tỉ lệ thai càng giảm khi tuổi mẹ càng tăng. Theo nghiên cứu của Salumets cho thấy tuổi mẹ là yếu tố chính quyết định kết cục thai kỳ trong chu kỳ chuyển phôi trữ, ngoài ra tuổi mẹ được chứng minh là yếu tố quyết định kết cục lâm sàng trong chu kỳ trữ noãn. Đến khoảng 39 tuổi, tỉ lệ thai sinh hoá ở những bệnh nhân thực hiện IVF tăng đáng kể. So sánh trên hai nhóm bệnh nhân <35 tuổi và >35 tuổi, đa số nghiên cứu cho thấy các kết cục điều trị như tỉ lệ làm tổ, tỉ lệ thai lâm sàng, tỷ lệ trẻ sinh sống ở nhóm <35 tuổi cao hơn nhiều.
Thừa cân, béo phì: BMI > 25 kg/m2 cho thấy ảnh hưởng đến tỉ lệ làm tổ và những bệnh nhân béo phì (BMI> 30 kg/m2) có nguy thất bại làm tổ cao hơn rất nhiều lần so với bệnh nhân có BMI bình thường. Ngoài ra, những bệnh nhân thừa cân và béo phì thực hiện IVF có số lượng noãn chọc hút thấp hơn, có nguy cơ thất bại làm tổ hoặc sẩy thai cao hơn những phụ nữ có BMI bình thường.
Hút thuốc lá: Đây là yếu tố đã được chứng minh làm tăng đáng kể nguy cơ sảy thai trong chu kỳ IVF. Ở những phụ nữ hút thuốc lá thực hiện IVF, kết quả định lượng estradiol ở mức thấp trong suốt quá trình kích thích buồng trứng, các độc tố trong thuốc lá là một trong những nguyên nhân gây hại cho sự hình thành hoàng thể và ảnh hưởng đến quá trình làm tổ của phôi. Ngoài ra, hút thuốc lá làm giảm cơ hội có trẻ sinh sống, tăng nguy cơ sảy thai tự phát, giảm tỉ lệ thai ở những bệnh nhân điều trị IVF.
Stress cũng là một trong những nguyên nhân phổ biến gây thất bại làm tổ. Cortisol, một loại hormone stress, được tìm thấy làm tăng nguy cơ sẩy thai lên đến 2,7 lần trong 3 tuần đầu tiên của thai kỳ khi vượt ngưỡng cho phép. Sản xuất cortisol quá mức để đáp ứng với những yếu tố như căng thẳng về tâm lý, miễn dịch…là dấu hiệu báo động rằng cơ thể không ở trạng thái tốt cho mang thai. Vì vậy, giảm căng thẳng ở mẹ là điều cần thiết để có một thai kỳ khỏe mạnh.
Tóm lại,
Thất bại làm tổ nhiều lần là một vấn đề cực kỳ nan giải đối với cả các cặp vợ chồng và bác sĩ. Các nguyên nhân có thể gây ra thất bại làm tổ nhiều lần bao gồm lối sống, chất lượng phôi kém, bất thường tử cung, lệch cửa sổ làm tổ…Tuy nhiên, trong phần lớn các trường hợp, căn nguyên của tình trạng này vẫn chưa được xác định rõ. Cá thể hóa điều trị trên từng bệnh nhân thất bại làm tổ nhiều lần phụ thuộc nhiều vào nguyên nhân cũng như cơ chế gây thất bại làm tổ. Nhiều nghiên cứu vẫn đang được thực hiện và các phác đồ vẫn đang được xây dựng nhằm mang lại phương pháp điều trị tối ưu, cải thiện kết cục điều trị cho những bệnh nhân này.