BS. Thân Trọng Thạch – BS. Tô Lê Minh Hằng
Theo thống kê của tổ chức Y tế thế giới, ung thư cổ tử cung là ung thư phụ khoa thường gặp ở phụ nữ, chỉ đứng thứ hai sau ung thư vú. Mỗi năm hơn 600.000 ca mắc mới và gần 300.000 ca tử vong, chiếm 13,3% tổng số ca ung thư mới phát hiện ở phụ nữ1. Dự phòng và phát hiện sớm ung thư cổ tử cung là biện pháp quan trọng nhằm giảm số ca mắc mới và hạn chế tiến triển của bệnh. Vậy hãy cùng tìm hiểu các biện pháp tầm soát cũng như dự phòng Ung thư cổ tử cung nhé!
Hình: Ung thư cổ tử cung- Nguồn: CarePlus
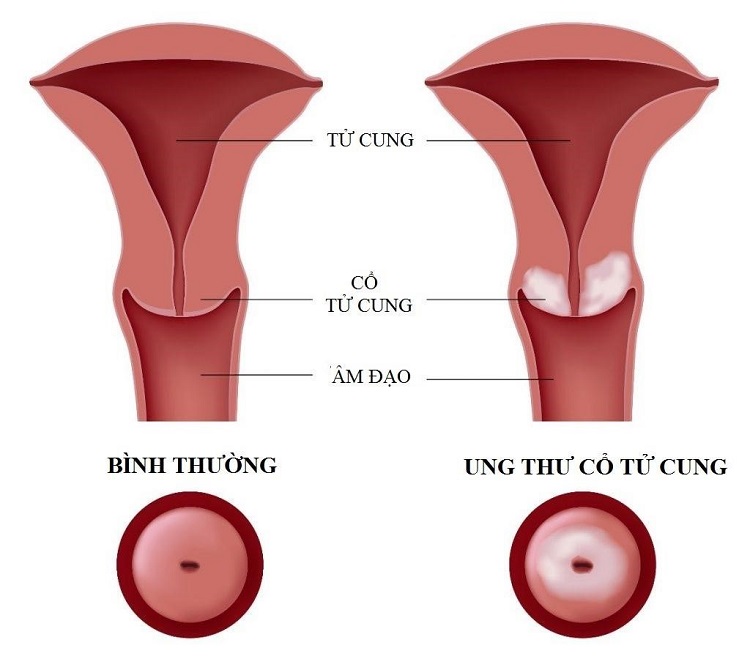
1.UNG THƯ CỔ TỬ CUNG ĐƯỢC HÌNH THÀNH TỪ ĐÂU VÀ ĐÂU LÀ YẾU TỐ NGUY CƠ?
Tế bào cổ ngoài cổ tử cung có một vùng ranh giới gọi là ranh giới lát trụ (Squamocolumnar junction) (SCJ) giữa hai loại tế bào là tế bào trụ tuyến và tế bào lát tầng không sừng hóa. Khi dậy thì, vùng ranh giới này sẽ dịch chuyển ra ngoài tạo ra một vùng ranh giới SCJ mới. Giữa hai vùng ranh giới cũ và mới này là vùng chuyển tiếp (transformation zone). Vùng này rất nhạy cảm với các tác động môi trường và là nơi các tế bào tân sinh bất thường và hình thành nên ung thư.
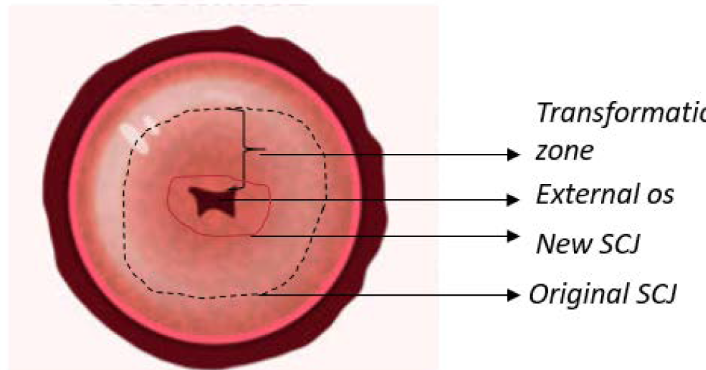
Transformation zone: vùng chuyển tiếp
External os: cổ ngoài Cổ tử cung
New SCJ: ranh giới lát trụ mới
Original SCJ: ranh giới lát trụ nguyên thủy
Nguồn: mdpi.com/biosensors
Do đó, những yếu tố ảnh hưởng lên vùng chuyển tiếp và hình thành các tế bào bất thường sẽ là yếu tố nguy cơ gây ung thư cổ tử cung. Các yếu tố đó bao gồm:
- Có nhiều hơn 1 bạn tình
- Quan hệ lần đầu trước 18 tuổi
- Hút thuốc lá
- Nhiễm HIV
- Người được ghép cơ quan (đặc biệt là thận)
- Nhiễm các bệnh lây qua đường tình dục: lậu, giang mai,..
- Sử dụng thuốc có chứa Diethylstilbestrol (DES)
- Từng bị ung thử cổ tử cung hoặc có tế bào tân sinh tổn thương mức độ cao (HSIL)
- Không thường xuyên tầm soát tế bào học ung thư cổ tử cung2
2. HPV VÀ UNG THƯ CỔ TỬ CUNG
Virus HPV là nguyên nhân quan trọng gây ung thư cổ tử cung, virus này dương tính ở 90-100% các trường hợp ung thư cổ tử cung. Dù có đến 170 type HPV, nhưng chỉ có khoảng 30 type thường gặp là gây nên bệnh tại đường sinh dục2. Trong đó được chia thành hai loại:
- Type HPV nguy cơ cao: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 và 82
- Type HPV nguy cơ thấp: 6, 11, 42, 43, 44
Trong đó các type nguy cơ cao như 16, 18 là nguyên nhân gây ung thư cổ tử cung quan trọng. Các type thấp như 6 và 11 không liên quan đến ung thư nhưng gây mụn cóc sinh dục hoặc có thể gây tổn thương tân sinh mức độ thấp LSIL.
Hình: Human Papillomavirus (HPV) và ung thư cổ tử cung
Nguồn: Medicircle
3. UNG THƯ CỔ TỬ CUNG ĐƯỢC TẦM SOÁT NHƯ THẾ NÀO?
Khám phụ khoa:
Triệu chứng lâm sàng của Ung thư cổ tử cung giai đoạn đầu thường không có biểu hiện gì, hoặc chỉ đơn thuần là ra khí hư hoặc máu âm đạo. Do đó, khám phụ khoa định kỳ mỗi 6 tháng – 1 năm giúp chẩn đoán những tổn thương hoặc viêm nhiễm từ sớm, từ đó có những biện pháp can thiệp tốt hơn.
Xét nghiệm tế bào học:
Hơn nhiều thập kỷ trước, nhờ phát minh của nhà khoa học người Hy Lạp Papanikolaou, phương pháp tầm soát ung thư cổ tử cung bằng tế bào học hoặc còn gọi là Phết cổ tử cung đã được ra đời. Nhờ phương pháp này, tỉ lệ phụ nữ mắc bệnh ung thư cổ tử cung đã giảm thiểu đáng kể.

Hiện nay nhờ tiến bộ của khoa học kỹ thuật, phết cổ tử cung có hai cách:
- Phương pháp quy ước PAP smear: là phương pháp cổ điển, tế bào sau khi được lấy sẽ được phết lên lam kính và cố định, sau đó sẽ được đọc dưới kính hiển vi
- Phương pháp nhúng dịch PAP liquid-based: tế bào được cho trực tiếp vào dung dịch bảo quản, nhờ đó trách mất tế bào trong quá trình lấy mẫu hơn, loại bỏ được tạp chất và kết quả rõ ràng hơn.
Do đó, nhờ độ nhạy cao hơn nên phương pháp thường dùng hiện nay là PAP nhúng dịch.
Xét nghiệm HPV:
Như đã nói ở trên, HPV là nguyên nhân trực tiếp của ung thư cổ tử cung, do đó đây là xét nghiệm quan trọng nhằm phát hiện chủng virus HPV nào đang hiện diện để có hướng xử lý phù hợp.
Soi cổ tử cung:
Đây là phương pháp khám âm hộ, âm đạo và cổ tử cung bằng máy phóng đại hình ảnh và các chất hóa học, nhờ đó có thể phân biệt mô bất thường và mô bình thường để có thể sinh thiết một cách chính xác.
Sau khi có kết quả Tế bào học cổ tử cung bất thường hoặc có sự hiện diện các type HPV nguy cơ cao, soi cổ tử cung sẽ được chỉ định để tầm soát sự hiện diện của các tế bào tiền ung thư.
Sinh thiết:
Khi soi cổ tử cung, phát hiện có tế bào bất thường, bác sỹ sẽ tiến hành lấy các mảnh tế bào bất thường hoặc nạo kênh cổ tử cung, sau đó quan sát giải phẫu bệnh để phân loại tế bào.
4. TẦM SOÁT UNG THƯ CỔ TỬ CUNG KHI NÀO VÀ BAO LÂU THÌ NÊN LẬP LẠI TẦM SOÁT?
Theo các Hiệp hội sản phụ khoa trên thế giới, tầm soát ung thư cổ tử cung là thường quy cho tất cả phụ nữ trong độ tuổi <65 tuổi, có nguy cơ phơi nhiễm virus HPV, bất kể có tiêm ngừa HPV hay không.
Sau đây là hướng dẫn của Hiệp hội sản phụ khoa Hoa kỳ ACOG 2021:
| TUỔI | TẦM SOÁT | MỨC ĐỘ CHỨNG CỨ |
| Dưới 21 | Không tầm soát | D |
| 21-29 tuổi |
|
A |
| 30-65 tuổi | Chọn 1 phương pháp sau đây:
|
A |
| Sau 65 tuổi | Chấm dứt tầm soát nếu đã tầm soát đầy đủ | D |
Nguồn: updated-cervical-cancer-screening-guidelines/ 2021
Tóm lại,
Ung thư cổ tử cung là loại ung thư phụ khoa thường gặp. Ngày nay, nhờ các phương pháp tầm soát rộng rãi mà tỉ lệ mắc mới đã giảm đáng kể. Tiêm vaccin HPV và giảm thiểu các hành vi nguy cơ là điều cần thiết tuy nhiên ung thư CTC vẫn xảy ra bởi vì vaccin phòng HPV chỉ tiêm ngừa được một vài type. Vì vậy, hãy tuân thủ lịch tầm soát để cùng nhau đẩy lùi căn bệnh này trong cộng đồng nhé.